- Home
- /
- Produzione editoriale
- /
- Salute
Salute
Storie di dati – Le trasformazioni dell’Italia
Indice
- L’aumento della longevità, la riduzione della mortalità infantile e la transizione epidemiologica
- La salute percepita dai cittadini e la diffusione delle patologie croniche in un paese che invecchia
- Gli stili di vita: l’abitudine al fumo e l’obesità
- Dati e approfondimenti
L’aumento della longevità, la riduzione della mortalità infantile e la transizione epidemiologica
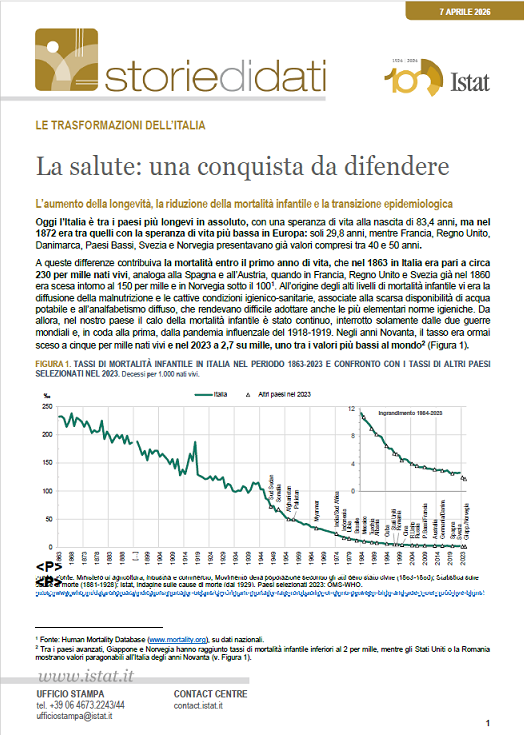
Oggi l’Italia è tra i paesi più longevi in assoluto, con una speranza di vita alla nascita di 83,4 anni, ma nel 1872 era tra quelli con la speranza di vita più bassa in Europa: soli 29,8 anni, mentre Francia, Regno Unito, Danimarca, Paesi Bassi, Svezia e Norvegia presentavano già valori compresi tra 40 e 50 anni. A queste differenze contribuiva la mortalità entro il primo anno di vita, che nel 1863 in Italia era pari a circa 230 per mille nati vivi, analoga alla Spagna e all’Austria, quando in Francia, Regno Unito e Svezia già nel 1860 era scesa intorno al 150 per mille e in Norvegia sotto il 100. All’origine degli alti livelli di mortalità infantile vi era la diffusione della malnutrizione e le cattive condizioni igienico-sanitarie, associate alla scarsa disponibilità di acqua potabile e all’analfabetismo diffuso, che rendevano difficile adottare anche le più elementari norme igieniche. Da allora, nel nostro paese il calo della mortalità infantile è stato continuo, interrotto solamente dalle due guerre mondiali e, in coda alla prima, dalla pandemia influenzale del 1918-1919. Negli anni Novanta, il tasso era ormai sceso a cinque per mille nati vivi e nel 2023 a 2,7 su mille, uno tra i valori più bassi al mondo(Figura 1).
I progressi nella riduzione della mortalità infantile e nell’aumento della speranza di vita sono il risultato di un processo lungo, al quale hanno contribuito il miglioramento dell’alimentazione e dell’igiene, i progressi della medicina, la diffusione dei vaccini. Dopo il1978, con l’istituzione di un sistema sanitario universalistico nell’accesso alle cure, questi progressi si sono via via consolidati.
Fino alla fine dell’Ottocento, il tasso di mortalità generale era pari a quasi 3mila decessi ogni 100mila abitanti, e oltre un quarto di questi accadeva nel primo anno di vita. Nei decenni post-unitari le principali minacce per la salute erano il colera, la tubercolosi, la malaria: le malattie infettive e parassitarie nel 1881 rappresentavano circa il 30% dei decessi totali, e un altro 30% era dovuto alle malattie dell’apparato respiratorio e digerente.
Col miglioramento delle condizioni igienico-sanitarie la mortalità per malattie infettive ha rapidamente iniziato a ridursi. Fa eccezione il 1918-19, quando – alla fine della Prima guerra mondiale – l’influenza spagnola triplica la mortalità per malattie infettive e raddoppia quella per malattie respiratorie. In seguito, l’introduzione dei sulfamidici nel 1935 e nel secondo dopoguerra degli antibiotici contribuisce alla rapida diminuzione dei decessi per queste cause, che dagli anni Novanta rappresentano circa l’1% della mortalità totale. Nel 2020 la pandemia da Covid-19 ha fatto risalire la mortalità per malattie infettive al 12,4% dei decessi, scesa poi al 5,0% nel 2023. La mortalità per le malattie respiratorie e dell’apparato digerente si è anch’essa ridotta in maniera formidabile dalla fine dell’800 a oggi: da 5-600 a 60-70 decessi ogni 100mila abitanti le prime, e da circa 400 a 40 le seconde. La diminuzione dei decessi per queste cause ha contribuito a far scendere la mortalità generale fino a circa mille decessi ogni 100mila abitanti all’inizio degli anni Cinquanta, un livello rimasto sostanzialmente stabile fino a oggi, nonostante l’invecchiamento della popolazione. Con l’aumento della longevità, sono invece cresciute le malattie cronico-degenerative: i tumori sono passati dal 2–3% dei decessi alla fine del XIX secolo al 26,3% nel 2023, e le malattie cardiovascolaridal 6–8% al 30%, diventando dalla seconda metà del Novecento la principale causa di morte (Figura 2).
Nella seconda metà dell’Ottocento, a causa dell’enorme frequenza dei decessi nei primi anni di vita, l’età mediana alla morte era estremamente bassa e compresa tra 5 e 10 anni. Con la riduzione della mortalità infantile e di quella generale, l’età mediana alla morte sale a circa 20-25 anni all’inizio del secolo e –pur diminuendo nei periodi delle due guerre mondiali– supera i 65 anni nel secondo dopoguerra. La crescita prosegue in maniera meno vistosa fino ai giorni nostri e nel 2023 è pari a 81,6 anni per i maschi e 86,3 anni per le femmine (Figura 3, sinistra), con una importante variabilità territoriale: l’età mediana alla morte va infatti da meno di 82 anni in Campania a oltre 86 nelle Marche, con uno svantaggio di tutte le regioni più popolose del Mezzogiorno (Figura 3, destra).
Nel 1990 la geografia della mortalità in Italia mostrava differenze marcate sia tra le regioni sia tra uomini e donne. Per i maschi la distribuzione territoriale era eterogenea, con una mortalità più elevata soprattutto nelle aree settentrionali del Paese, mentre per le donne – con livelli complessivamente più bassi – la mortalità risultava più elevata prevalentemente nelle regioni meridionali. Questa differenziazione rifletteva i diversi profili di rischio, legati alla maggiore esposizione maschile ai fattori comportamentali (fumo, alcol, incidenti stradali, rischi occupazionali) e al diverso rapporto con i servizi sanitari, effetto sia dei comportamenti individuali sia delle differenze territoriali nell’offerta e nell’accessibilità delle cure.
Tra il 1990 e il 2023 la mortalità, standardizzata per età, diminuisce del 43% tra gli uomini e di quasi il 40% tra le donne. Tuttavia, la riduzione è più marcata nelle regioni del Centro-Nord, dove in alcune regioni supera il 50%, mentre in quasi tutto il Mezzogiorno è intorno al 35%.
Come risultato, nel 2023 le geografie maschile e femminile sono oggi sovrapponibili: entrambe mostrano livelli più elevati nel Mezzogiorno, con Campania e Sicilia nettamente distanziate dal resto del Paese, indicando come la sopravvivenza in Italia sia oggi fortemente condizionata dal territorio di residenza (Figura 4).
Tassi standardizzati di mortalità, per regione di residenza e sesso – anni 1990 e 2023. Valori per 100.000 abitanti (a)
Accanto e ancora più profondamente delle differenze territoriali, sulla mortalità incidono le disuguaglianze sociali: tra gli adulti di almeno trent’anni, quelli con bassa istruzione hanno una mortalità di circa il 40% più elevata rispetto a quelli con istruzione elevata.
La salute percepita dai cittadini e la diffusione delle patologie croniche in un paese che invecchia
La percezione che i cittadini hanno delle proprie condizioni di salute è parte essenziale della qualità della vita e, insieme, indicativa dei rischi di natura sanitaria. Negli ultimi 30 anni la quota di persone che si dichiara in cattiva salute è diminuita dall’8% nel 1995 al 5,5% nel 2025, e si è più che dimezzata (dal 9,8 al 4,5%) in termini standardizzati, correggendo cioè per l’effetto dell’invecchiamento. La prevalenza delle persone in cattiva salute cresce con l’età, in particolare tra le donne, ma sono proprio le fasce più anziane ad avere registrato i miglioramenti più significativi: nel 2025 ha dichiarato di stare male o molto male quasi il 28% delle donne di 85 anni e più, tra le quali la quota si è dimezzata rispetto al 1995; tra i coetanei uomini la quota si è ridotta dal 39,5 al 17,2%, avvicinandosi a quella della coorte 75-84 (Figura 5, sinistra).
Sul territorio, nel 1995 la quota di persone che segnalavano di essere in cattiva salute (standardizzata per l’età) non presentava differenze sostanziali tra le ripartizioni; tuttavia, il progresso al 2025 è stato maggiore al Nord e minore nel Mezzogiorno, confermando il quadro osservato per la mortalità; si sono invece notevolmente ridotte le differenze per titolo di studio (anch’esse standardizzate), grazie alla forte diminuzione della prevalenza nella componente con bassa istruzione, inizialmente molto sfavorita (Figura 5, destra).
Altri indicatori mostrano nel tempo una tendenza che riflette le dinamiche sociodemografiche e i cambiamenti negli stili di vita Negli ultimi decenni, insieme ai guadagni di longevità (tra il 1990 e il 2024 la speranza di vita alla nascita è cresciuta di circa 8 anni per gli uomini e di 6,5 per le donne, arrivando a 81,5 e 85,6 anni rispettivamente) è aumentata la diffusione di patologie cronico-degenerative, tipiche dell’età anziana, anche se non sempre come prevalenze sulla popolazione (Figura 6).
In particolare,la multimorbilità – ossia la presenza simultanea di 2 o più patologie sulla stessa persona – rappresenta una vera sfida per i paesi a elevato invecchiamento come l’Italia: nel 2025 si stima riguardi 13 milioni di persone (da 10,3 mln nel 1993), di cui il 39% ultra75enni (dal 21,3% nel 1993). D’altra parte, al netto del fattore invecchiamento, la prevalenza standardizzata nella popolazione complessiva si è ridotta di 3 punti, e la dinamica per età evidenzia la compressione della multimorbilità verso età sempre più anziane, con prevalenze in diminuzione tra adulti e giovani anziani (65-74enni) e in crescita solo dopo i 75 anni.
È aumentata la diffusione del diabete, dal 2,9% della popolazione nel 1980 al 3,4 nel 1995 e al 6,4% nel 2025, con una crescita che solo per due terzi dei casi dipende dall’invecchiamento della popolazione. Aumentano gli ipertesi (dal 6,4% nel 1980 al 10,2 nel 1995 e al 18,9% nel 2025), anche in questo caso non solo per l’aumento della quota di anziani: questo fenomeno è spiegato in parte dai progressi della capacità diagnostica, con le nuove soglie che si rinnovano nel tempo e la precocità dei controlli, ma cresce anche l’adozione di stili di vita poco salutari che peggiorano i fattori di rischio come l’eccesso di peso tra i non anziani (Figure 6-7).
Di contro, tra il 1995 e il 2025 si è ridotta considerevolmente la diffusione di artrosi e artrite, quasi dimezzandosi al netto dell’invecchiamento della popolazione (prevalenze standardizzate), e vi sono stati netti miglioramenti nella diffusione di patologie legate all’abitudine al fumo, come la bronchite cronica: nel 1980 interessava oltre 4 milioni di persone (di cui più dei 2/3 uomini) e nel 2025 soli 2 milioni, senza differenze di genere, soprattutto per la forte riduzione dei fumatori uomini.
Gli stili di vita: l’abitudine al fumo e l’obesità
Nel 1980 fumava oltre la metà degli uomini di 14 anni e più (54,3%); nel 2025 la quota si è più che dimezzata (22,9%), con una flessione in tutte le fasce di età e i livelli socio-economici. Tra le donne, la quota di fumatrici, già molto più bassa rispetto ai coetanei (16,7%) è diminuita solo leggermente (15,9%).
In passato per gli uomini l’abitudine al fumo era più diffusa tra le persone meno istruite e per le donne tra le più istruite ed emancipate; la riduzione, che ha riguardato per entrambi i sessi tutti i livelli di istruzione, è stata maggiore tra le persone con istruzione elevata. Oggi l’abitudine al fumo è maggiormente diffusa tra le persone con basso titolo di studio per entrambi i sessi, tranne che nel caso delle donne anziane (Figura 8). D’altra parte, va ricordato come negli ultimi anni si sia affermato l’uso di prodotti alternativi al fumo tradizionale di tabacco, in particolare tra i giovani: nel 2025, il 16,5% dei 18-34enni fa uso congiunto della sigaretta elettronica e del tabacco riscaldato non bruciato. Rispetto ai paesi Ue, nel 2019 l’Italia presentava una quota di fumatori abituali di sigarette pari al 17% della popolazione adulta (di cui il 5% fumava almeno un pacchetto), quota leggermente inferiore alla media dell’Unione anche se distante dai paesi Nordici, più virtuosi. Fumare risulta ovunque un’abitudine prevalentemente maschile, salvo che in Danimarca e Svezia (Figura 9).
In Italia, come nella maggior parte dei paesi avanzati, la diffusione dell’obesità nella popolazione adulta è cresciuta sensibilmente: dal 5,9% nel 1990 all’11,6% del 2025, con una differenza a svantaggio degli uomini negli ultimi venti anni, e per le persone meno istruite e residenti nel Mezzogiorno (Figura 10). Nondimeno, i livelli di obesità negli adulti restano tra i più contenuti nell’Ue (Figura 11), mentre in età evolutiva i livelli di obesità e sovrappeso sono molto più elevati rispetto ad altri paesi Ue, segnalando un problema per il futuro.
Dati e approfondimenti
- Dati dei grafici
- Per i dati storici sulla mortalità, cfr. lo Human Mortality Database (HMD), University of California, Berkeley (USA), and Max Planck Institute for Demographic Research (Germany)
- Per i dati sulla mortalità infantile si veda WHO https://www.who.int/data/gho/data/indicators/indicator-details/GHO/infant-mortality-rate-(probability-of-dying-between-birth-and-age-1-per-1000-live-births)
- Il tasso standardizzato viene utilizzato per i confronti nello spazio e/o nel tempo, in quanto consente di annullare l’effetto dovuto alla differente struttura per età di popolazioni diverse o della stessa popolazione in periodi diversi. In pratica si attribuisce alle popolazioni messe a confronto un’identica struttura per età, presa da una popolazione scelta come riferimento (popolazione standard). Poiché la mortalità cresce in modo marcato con l’avanzare dell’età, la standardizzazione consente quindi il confronto tra popolazioni con composizioni demografiche diverse. La popolazione standard di riferimento è quella definita da Eurostat nel 2013.
- Per una descrizione dell’evoluzione storica delle fonti sulla mortalità per causa in Italia e una raccolta di pubblicazioni di statistiche storiche, cfr. Istat, “Sanità e salute” (Storia delle fonti e Pubblicazioni e link utili nel sito https://seriestoriche.istat.it/)
- Per le informazioni aggiornate sulla Rilevazione su decessi e cause di morte in Italia https://www.istat.it/informazioni-sulla-rilevazione/rilevazione-sulle-cause-di-morte/
- Per un’analisi dell’evoluzione dello stato di salute degli italiani dall’Unità ai giorni nostri: Atella V, Francisci S, Vecchi G, “Salute”, in G. Vecchi (a cura di), In ricchezza e in povertà. Il benessere degli italiani dall’Unità a oggi, Bologna, Il Mulino, 2011.
- Per un’analisi delle dinamiche di salute e mortalità in Europa dal XVIII secolo in poi: Johan P. Mackenbach. A History of Population Health. Rise and Fall of Disease in Europe. Brill, 2020. https://doi.org/10.1163/9789004429130
- Sulla transizione epidemiologica in Italia nel XX secolo: De Flora S, Quaglia A, Bennicelli C, Vercelli M. The epidemiological revolution of the 20th century. FASEB J. 2005 Jun;19(8):892-7. https://doi.org/10.1096/fj.04-3541rev
- Sul ruolo delle riforme sanitarie, della prevenzione e dell’organizzazione dei servizi nel miglioramento della salute e nella transizione epidemiologica in Italia: Villari P, De Vito C, Marzuillo C, Ricciardi W, Boccia A. Lo sviluppo dell’igiene e della sanità pubblica. Epidemiol Prev. 2011 Sep-Dec;35(5-6 Suppl 2):25-7.
- Sui dati di mortalità per titolo di studio, cfr. Istat, Disuguaglianze nella mortalità per causa in Italia secondo caratteristiche demografiche, sociali e territoriali – Anno 2022
- Per approfondimenti sui temi delle indagini sulla salute e stili di vita, cfr. Istat: Il sistema di indagini multiscopo. Anno 2006; Rapporto Annuale 2025 “Gli stili di vita, i fattori di rischio e le condizioni di salute” (par 3.2.1); Fumo, alcol, eccesso di peso e sedentarietà – anno 2023; Navigando tra le fonti demografiche e sociali; Trent’anni di indagini multiscopo, inserire link.
- Istat, Benessere Equo e Sostenibile (BES), Anno 2024 https://www.istat.it/produzione-editoriale/rapporto-bes-2024-il-benessere-equo-e-sostenibile-in-italia/
Note
- ↑Fonte: Human Mortality Database (www.mortality.org), su dati nazionali.
- ↑Tra i paesi avanzati, Giappone e Norvegia hanno raggiunto tassi di mortalità infantile inferiori al 2 per mille, mentre gli Stati Uniti o la Romania mostrano valori paragonabili all’Italia degli anni Novanta (v. Figura 1).
- ↑ L’età mediana alla morte è l’età alla quale si colloca la metà dei decessi: il 50% delle persone muore prima e il 50% dopo.
- ↑Il tasso standardizzato viene utilizzato per i confronti nello spazio e/o nel tempo, in quanto consente di annullare l’effetto dovuto alla differente struttura per età di popolazioni diverse o della stessa popolazione in periodi diversi. In pratica si attribuisce alle popolazioni messe a confronto un’identica struttura per età, presa da una popolazione scelta come riferimento (popolazione standard). Poiché la mortalità cresce in modo marcato con l’avanzare dell’età, la standardizzazione consente quindi il confronto tra popolazioni con composizioni demografiche diverse. La popolazione standard di riferimento è quella definita da Eurostat nel 2013.
- ↑Le rilevazioni sulla salute percepita sono iniziate negli anni ’80, all’indomani della nascita del Sistema sanitario nazionale, sulla scorta della strategia dell’OMS “Health for all” del 1978, che fa riferimento al concetto ampio di salute definito dall’OMS come “completo benessere fisico, mentale e sociale e non solo assenza di malattia”, e presuppone la raccolta di informazioni direttamente presso i cittadini. Negli ultimi decenni, la letteratura sul tema ha ampiamente confermato il valore predittivo della cattiva salute percepita sui rischi di morbilità, ospedalizzazione e decesso.
- ↑La percezione dello stato di salute si rileva con il quesito raccomandato dall’OMS “Come va in generale la sua salute”. Dal 1993 al 1999 le modalità di risposta si riferivano a una scala con punteggi da 1 a 5 (dove 1=peggiore e 5=migliore), dal 2000 a una scala verbale a 5 modalità (da molto bene a molto male). Pertanto, la definizione di cattiva salute fino al 1999 comprende i punteggi 1 e 2, e dal 2000 le risposte “male” o “molto male”.
- ↑Per l’indicatore della multimorbilità si fa riferimento a due o più malattie croniche autoriferite comprese tra: ipertensione, artrosi/artrite, osteoporosi, bronchite cronica, enfisema, insufficienza respiratoria, asma bronchiale, diabete, infarto, angina pectoris e altre malattie del cuore, disturbi nervosi (inclusi parkinsonismo, Alzheimer e demenze senili dal 2021), cirrosi epatica, calcolosi del fegato e delle vie biliari, calcolosi renale, ulcera gastrica e duodenale, tumore (incluso linfoma o leucemia).
- ↑In dettaglio, la prevalenza standardizzata è diminuita dal 26,1 al 14,9% per le donne e dal 20,6 al 9,3% per gli uomini.
- ↑L’Istat ha rilevato per la prima volta informazioni sull’abitudine al fumo alla fine degli anni ’50, con la “Indagine speciale su alcuni aspetti delle condizioni di vita della popolazione” (8 maggio 1957), dalla quale emergeva che nel 65% delle famiglie era presente almeno un fumatore che nell’84,7% dei casi fumava sigarette, contro un 10% di sigari.